-
インプラント治療は痛いですか?
2023年11月17日(金)
インプラント治療は痛いですか?
インプラントとは、歯が欠損した場合に、人工の歯根を顎の骨に埋め込み、その上に人工の歯を装着する治療法です。
インプラント治療は、自分の歯と同じように噛めることや、見た目が自然で美しいことなど、多くのメリットがあります。
しかし、インプラント治療にはデメリットもあります。その一つが、痛みです。インプラント治療中や治療後に痛みを感じることがありますが、その原因や対処法はどのようなものなのでしょうか?この記事では、インプラント治療の痛みについて詳しく解説します。
インプラント治療中に痛いと感じる場合の原因と対処法
インプラント治療中に痛みを感じる場合の主な原因は、以下の3つです。
- 手術時の切開や骨への穿孔:インプラントを埋め込むために、歯茎を切開し、顎の骨に穴を開ける必要があります。このときに、切開や穿孔の部位に痛みが生じることがあります。
- 骨とインプラントの結合不良:インプラントが埋め込まれた後、骨とインプラントが結合する過程をオッセオインテグレーションといいます。この過程で、骨とインプラントがうまく結合しない場合、インプラントが動いたり、感染したりすることがあります。これにより、炎症や膿が発生し、痛みが生じることがあります。
- 神経や血管の損傷:インプラントを埋め込む際に、顎の骨にある神経や血管を傷つけることがあります。これにより、感覚の鈍化や出血が起こり、痛みが生じることがあります。
インプラント治療中に痛みを感じる場合の対処法は、以下のようになります。
- 麻酔や鎮静法の適切な選択:インプラント治療は、局所麻酔や静脈内鎮静法などの方法で痛みを抑えることができます。麻酔や鎮静法の種類や量は、患者の体質や症状によって異なりますので、歯科医師と相談して決めましょう。
- 抗生物質や鎮痛剤の服用:インプラント治療後は、感染や炎症を予防するために、抗生物質や鎮痛剤を処方されることがあります。これらの薬は、指示通りに服用しましょう。また、アスピリンなどの血液をサラサラにする薬は、出血のリスクを高めるため、避けましょう。
- 冷却や圧迫:インプラント治療後は、手術部位に腫れや内出血が起こることがあります。これらの症状を緩和するために、冷却や圧迫を行うことができます。冷却は、氷嚢や冷えピタなどを手術部位に当てることで行います。圧迫は、ガーゼやタオルなどを手術部位に押し当てることで行います。ただし、冷却や圧迫は、歯科医師の指示に従って行いましょう。過度に行うと、逆効果になることがあります。
インプラント治療後に痛いと感じる場合の原因と対処法
インプラント治療は、歯科医院で行われる外科的な手術です。そのため、手術後には、傷口の炎症や腫れ、出血などが起こり、それに伴って痛みを感じることがあります。
このような痛みは、通常、手術後数日から数週間で自然に治まりますが、場合によっては、長期間続くこともあります。インプラント治療後に痛みを感じる場合の原因としては、以下のようなものが考えられます。
- インプラントの不適合:インプラントは、顎の骨と結合することで固定されますが、インプラントのサイズや形、位置が患者の顎の骨に合わない場合、インプラントと骨の間に隙間ができたり、インプラントがずれたりすることがあります。この場合、インプラントが不安定になり、噛むときや動かすときに痛みを引き起こすことがあります。インプラントの不適合は、手術前の診断や計画の不備、手術中のミス、手術後のインプラントの動きや感染などが原因で起こることがあります。インプラントの不適合は、レントゲンやCTなどの画像診断で判別できます。インプラントの不適合が疑われる場合は、早急に歯科医に相談し、必要に応じてインプラントの交換や修正を行う必要があります。
- インプラント周囲炎:インプラント周囲炎とは、インプラントの周りの骨や歯肉に炎症が起こる病気です。インプラント周囲炎は、インプラントの表面に付着した歯垢や歯石が原因で、細菌が増殖し、歯肉や骨に感染することで起こります。インプラント周囲炎は、インプラントの周りに赤みや腫れ、出血、膿などが見られるほか、痛みや違和感、インプラントの動揺などの症状が現れます。インプラント周囲炎は、早期に発見し、適切な治療を行わないと、インプラントの周りの骨が吸収され、インプラントが外れる危険性があります。インプラント周囲炎の治療は、歯科医による歯垢や歯石の除去、抗生物質や消炎剤の投与、歯肉の切開や洗浄などが行われます。また、インプラント周囲炎の予防のためには、インプラントの定期的なメンテナンスや自宅での正しいブラッシングなどが重要です。
- 神経損傷:インプラント治療は、顎の骨に穴を開けてインプラントを埋め込む手術ですが、その際に、顎の骨に走る神経を傷つけることがあります。神経損傷は、手術前の診断や計画の不備、手術中のミス、インプラントのサイズや位置の不適切などが原因で起こることがあります。神経損傷は、インプラントの周りや下顎、舌、唇などに痛みやしびれ、感覚異常などの症状を引き起こすことがあります。神経損傷は、レントゲンやCTなどの画像診断で判別できます。神経損傷が疑われる場合は、早急に歯科医に相談し、必要に応じてインプラントの交換や修正を行う必要があります。神経損傷の治療は、神経の回復を促す薬やビタミンの投与、神経の移植や修復などが行われます。
インプラント治療の痛みを緩和する方法とは?麻酔や鎮静法の種類と効果
- 局所麻酔:局所麻酔とは、手術する部位に直接麻酔薬を注射することで、その部位の神経を麻痺させる麻酔法です。局所麻酔は、インプラント治療のほとんどの場合に用いられる基本的な麻酔法で、手術中に痛みを感じないようにします。局所麻酔は、一般的には、歯科医が手術前に歯肉に塗る表面麻酔と、歯肉に注射する浸透麻酔の二段階で行われます。局所麻酔の効果は、麻酔薬の種類や量によって異なりますが、通常は、手術後数時間から半日程度持続します。局所麻酔の副作用としては、注射部位の痛みや腫れ、麻酔部位のしびれや感覚異常、アレルギー反応などが起こる可能性があります。局所麻酔は、インプラント治療において、最も安全で効果的な麻酔法と言えますが、患者の体質や病歴によっては、適用できない場合もあります。その場合は、歯科医と相談して、他の麻酔法を選択する必要があります。
- 静脈内鎮静法:静脈内鎮静法とは、静脈に鎮静剤や鎮痛剤を注射することで、患者の意識をぼんやりさせる鎮静法です。静脈内鎮静法は、インプラント治療において、局所麻酔だけでは不安や恐怖を抑えられない患者に用いられる補助的な鎮静法です。静脈内鎮静法は、手術中に痛みを感じないだけでなく、手術の記憶を曖昧にする効果もあります。静脈内鎮静法の効果は、鎮静剤や鎮痛剤の種類や量によって異なりますが、通常は、手術後数時間から一日程度持続します。静脈内鎮静法の副作用としては、血圧や心拍数の低下、呼吸抑制、吐き気や嘔吐などが起こる可能性があります。静脈内鎮静法は、インプラント治療において、患者の不安や緊張を和らげる有効な鎮静法と言えますが、患者の体質や病歴によっては、適用できない場合もあります。その場合は、歯科医と相談して、他の鎮静法を選択する必要があります。
- 全身麻酔:全身麻酔とは、静脈や気管に麻酔薬を注入することで、患者の意識を完全に失わせる麻酔法です。全身麻酔は、インプラント治療において、局所麻酔や静脈内鎮静法では不十分な場合に用いられる最も強力な麻酔法です。全身麻酔は、手術中に痛みを感じないだけでなく、手術の記憶もなくなる効果があります。全身麻酔の効果は、麻酔薬の種類や量によって異なりますが、通常は、手術後数時間から一日程度持続します。全身麻酔の副作用としては、血圧や心拍数の変動、呼吸停止、アレルギー反応、筋肉の痙攣などが起こる可能性があります。全身麻酔は、インプラント治療において、最も痛みを感じない麻酔法と言えますが、患者の体質や病歴によっては、適用できない場合もあります。また、全身麻酔は、歯科医院では行えず、専門の麻酔科医や看護師が必要なため、費用や手続きが高くなることもあります。その場合は、歯科医と相談して、他の麻酔法を選択する必要があります。
にじいろマイクロスコープセラミック歯科では経験豊富なインプラント認定医による無料相談を行っております。
ご希望の方は、
までご連絡いただくか、医院までお電話ください。03-3922-2416
-
インプラントとアイコスについて
2023年11月17日(金)
インプラント治療中にアイコスを吸うことの影響について
インプラント治療中にアイコスを吸うことは、治療の成功率に影響を与える可能性があります。インプラント治療では、人工歯根を顎の骨に埋め込む手術が行われます。この手術は、骨に異物を埋め込むため、治療後の組織の修復が必要です。アイコスを吸うことで、血管が収縮し、歯周組織の修復が遅れる可能性があります。また、アイコスに含まれるニコチンは、歯周病の原因にもなりかねません。そのため、インプラント治療中は、禁煙することが望ましいです。
アイコスを吸う人におすすめのインプラント治療法
アイコスを吸う人におすすめのインプラント治療法は、禁煙後に治療を行うことです。禁煙後に治療を行うことで、治療の成功率が高まり、治療後の組織の修復も早くなります。また、禁煙後に治療を行うことで、歯周病のリスクも低くなります。
インプラント治療後にアイコスを吸うことのリスクと注意点
インプラント治療後にアイコスを吸うことは、治療後の組織の修復に影響を与える可能性があります。また、アイコスに含まれるニコチンは、歯周病の原因にもなりかねません。そのため、治療後は、アイコスを吸うことを控えることが望ましいです。また、治療後は、歯周病のリスクが高まるため、定期的なメンテナンスが必要です。
アイコスを吸う人が知っておきたいインプラント治療の基礎知識
アイコスを吸う人が知っておきたいインプラント治療の基礎知識は、以下の通りです。
- インプラント治療は、骨に異物を埋め込むため、治療後の組織の修復が必要です。
- アイコスを吸うことで、血管が収縮し、歯周組織の修復が遅れる可能性があります。
- アイコスに含まれるニコチンは、歯周病の原因にもなりかねません。
- インプラント治療後は、アイコスを吸うことを控え、定期的なメンテナンスを行うことが望ましいです。
にじいろマイクロスコープセラミック歯科では経験豊富なインプラント認定医による無料相談を行っております。
ご希望の方は、implant.muryosodan@gmail.com
までご連絡いただくか、医院までお電話ください。
-
インプラントの頭出しとは?
2023年11月17日(金)
インプラントの頭出しについて
- インプラントの頭出しとは、インプラント治療において、人工歯根を埋め込んだ後、その上部に取り付ける部品を取り付けるために、人工歯根の上部を露出させる手順のことです。この手順は、インプラント治療において非常に重要な役割を果たします。
インプラントの頭出しの必要性
- インプラント治療において、人工歯根を埋め込んだ後、その上部に取り付ける部品を取り付けるために、人工歯根の上部を露出させる必要があります。この手順を行わない場合、人工歯根の上部に部品を取り付けることができず、治療が進まなくなってしまいます。また、頭出しを行わない場合、人工歯根が歯茎の中に埋もれたままになり、歯茎炎や歯周病の原因となることがあります。
インプラントの頭出しの手順
- インプラントの頭出しの手順は、以下の通りです。
- 歯茎を切開する
- 人工歯根の上部を露出させる
- 露出した人工歯根に部品を取り付ける
この手順は、インプラント治療において非常に重要な役割を果たします。
インプラントの頭出しのリスクと注意点
- インプラントの頭出しには、以下のようなリスクや注意点があります。
- 歯茎の切開による出血や痛み
- 露出した人工歯根に対する感染症のリスク
- 露出した人工歯根に対するダメージのリスク
これらのリスクや注意点については、治療を行う歯科医師と相談することが重要です。
にじいろマイクロスコープセラミック歯科では経験豊富なインプラント認定医による無料相談を行っております。
ご希望の方は、implant.muryosodan@gmail.com
までご連絡いただくか、医院までお電話ください。
-
インプラントのアクセスホールとは?
2023年11月17日(金)
インプラントのアクセスホールとは?その役割と必要性を解説します
インプラントとは、失った歯の代わりに人工の歯根を顎の骨に埋め込み、その上に人工の歯を装着する治療法です。
インプラントは、自分の歯と同じように噛むことができ、見た目も自然で美しいというメリットがあります。しかし、インプラントには様々な部品があり、その構造や役割を理解しておくことが大切です。
インプラントの構造は、大きく分けて3つの部分からなります。それは、フィクスチャー、アバットメント、上部構造です。
- フィクスチャーとは、インプラントの本体で、チタン製の人工歯根のことです。フィクスチャーは、手術で顎の骨に埋め込まれ、骨と結合して固定されます。この結合をオッセオインテグレーションといいます。
- アバットメントとは、インプラントの土台で、フィクスチャーと上部構造をつなぐ部分です。アバットメントは、フィクスチャーの上にネジで固定され、上部構造の形や位置を調整する役割があります。
- 上部構造とは、インプラントの歯冠で、見た目や機能を担う部分です。上部構造は、アバットメントにネジやセメントで固定され、自分の歯と同じように噛んだり話したりすることができます。
ここで、上部構造とアバットメントを固定する方法には、2つの方式があります。それは、スクリュー固定式とセメント固定式です。この2つの方式の違いは、上部構造にアクセスホールがあるかないかという点にあります。
アクセスホールとは、スクリュー固定式の上部構造にある、ネジ穴のことです。アクセスホールには、アバットメントに上部構造を固定するためのスクリューが入っています。
スクリューは、トルクレンチという専用の器具で締め付けられ、しっかりと固定されます。その後、アクセスホールはレジンという歯科用のプラスチックで埋められ、目立たなくなります。
アクセスホールがあるということは、上部構造を簡単に外すことができるということです。レジンを削り取ってスクリューを回せば、上部構造がアバットメントから外れます。このように、メンテナンスや修理がしやすいのが、スクリュー固定式の特徴です。
一方、セメント固定式の上部構造には、アクセスホールがありません。上部構造は、アバットメントにセメントという接着剤で固定されます。セメント固定式の特徴は、アクセスホールがないために審美性が高いという点です。また、スクリューの緩みや破折の心配がないという点もメリットです。
しかし、セメント固定式のデメリットは、上部構造を外したいときに、場合によっては上部構造を壊さなければならないという点です。また、セメントの残渣が歯茎に残って炎症を起こす可能性もあります。
アクセスホールの埋め方は?スクリュー固定式とセメント固定式の違いを比較します
インプラントの上部構造を固定する方法には、スクリュー固定式とセメント固定式の2つの方式があります。
この2つの方式の違いは、上部構造にアクセスホールがあるかないかという点です。アクセスホールとは、スクリュー固定式の上部構造にある、ネジ穴のことです。
スクリュー固定式の場合、アクセスホールには、アバットメントに上部構造を固定するためのスクリューが入っています。スクリューは、トルクレンチという専用の器具で締め付けられ、しっかりと固定されます。その後、アクセスホールはレジンという歯科用のプラスチックで埋められ、目立たなくなります。
アクセスホールの埋め方は、以下のような手順で行われます。
- 上部構造をアバットメントに合わせてセットします。
- アクセスホールからスクリューを差し込み、トルクレンチで締め付けます。トルクレンチは、スクリューに適切な力を加えることができる器具です。
- スクリューの頭が上部構造の表面よりも少し下になるように調整します。
- アクセスホールにレジンを充填します。レジンは、歯の色に合わせて選ぶことができます。
- レジンを光硬化器という器具で硬化させます。光硬化器は、レジンに特定の波長の光を当てることで、レジンを固めることができる器具です。
- レジンの表面を滑らかに仕上げます。
セメント固定式の場合、アクセスホールはありません。上部構造は、アバットメントにセメントという接着剤で固定されます。セメント固定式の場合、上部構造を外すことはできません。セメント固定式の埋め方は、以下のような手順で行われます。
- 上部構造をアバットメントに合わせてセットします。
- 上部構造を軽く押さえて、セメントが均一に広がるようにします。
- セメントがはみ出した部分を除去します。
- セメントが完全に硬化するまで、上部構造を動かさないようにします。自己硬化型のセメントは、時間の経過で硬化します。光硬化型のセメントは、光硬化器で硬化させます。
- 上部構造の内側にセメントを塗ります。セメントは、自己硬化型や光硬化型などの種類があります。
アクセスホールのメリットとデメリット
アクセスホールのメリットは、インプラントの調整や修理が容易になることです。インプラントは、人工歯根と人工歯冠の間にあるアバットメントという部品でつながっています。このアバットメントは、インプラントの中にあるネジで固定されています。
アクセスホールがあれば、このネジを締めたり、外したりすることができます。これにより、インプラントの噛み合わせや位置の調整、または破損や感染などのトラブルが発生した場合の修理が可能になります。
一方、アクセスホールのデメリットは、審美性やメンテナンスの問題です。アクセスホールが見えると、自然な歯との違いが目立ちます。また、アクセスホールには、食べ物や細菌が入り込んでしまう可能性があります。これは、虫歯や歯周病の原因になったり、インプラントの寿命を縮めたりする恐れがあります。そのため、アクセスホールは、適切な方法で埋める必要があります。
アクセスホールの埋め物は何を使うの?
アクセスホールの埋め物には、主にレジンという素材が使われます。レジンとは、合成樹脂の一種で、歯の色に合わせて調整できる柔軟性の高い素材です。レジンには、いくつかの種類がありますが、アクセスホールの埋め物には、以下の2種類がよく用いられます。
- フロー型レジン:流動性の高いレジンで、アクセスホールに注入して埋めることができます。フロー型レジンは、光によって硬化するタイプと、自然に硬化するタイプがあります。光によって硬化するタイプは、硬化時間が短く、粘度が低いため、アクセスホールにしっかりと充填できます。しかし、色が変わりやすいという欠点があります。自然に硬化するタイプは、色が変わりにくく、耐久性が高いですが、硬化時間が長く、粘度が高いため、アクセスホールに充填する際には注意が必要です。
- パック型レジン:粘土のような固形のレジンで、アクセスホールに押し込んで埋めることができます。パック型レジンは、光によって硬化するタイプのみです。パック型レジンは、フロー型レジンよりも色が変わりにくく、審美性が高いです。しかし、アクセスホールに完全に充填するのが難しいという欠点があります。
レジンの種類や特徴を知ることで、自分のインプラントに合ったアクセスホールの埋め物を選ぶことができます。アクセスホールの埋め物は、インプラントの審美性やメンテナンスに大きく影響しますので、歯科医師と相談しながら決めましょう。
にじいろマイクロスコープセラミック歯科では経験豊富なインプラント認定医による無料相談を行っております。
ご希望の方は、implant.muryosodan@gmail.comまでご連絡いただくか、医院までお電話ください。
-
インプラントはアレルギーがあるとできませんか?
2023年11月16日(木)
インプラントアレルギーとは?原因と症状を徹底解説
結論から言いますと、インプラントはアレルギーがあるとできないわけではありませんが、注意が必要です。
インプラントとは、歯が抜けたり欠損したりした場合に、人工の歯根を顎の骨に埋め込んで、その上に人工の歯を固定する治療法です。
インプラントは、天然の歯に近い見た目や噛み心地を得られるというメリットがありますが、一方で、金属アレルギーのリスクも存在します。
金属アレルギーとは、金属に含まれる物質に対して体が過敏に反応することで、皮膚や粘膜などに炎症や発疹などの症状が現れる状態です。
金属アレルギーは、ピアスやネックレスなどのアクセサリーによって起こることが多いですが、インプラントに使用される金属にも反応することがあります。
では、インプラントアレルギーとはどのようなものなのでしょうか。ここでは、インプラントアレルギーの原因と症状について徹底解説します。
インプラントアレルギーの原因
インプラントアレルギーの原因は、インプラントに使用される金属にあります。インプラントには、主にチタンやチタン合金が用いられますが、これらの金属には、ニッケルやクロムなどの他の金属が微量に含まれています。
これらの金属は、アレルギーを引き起こしやすいとされており、特にニッケルは、金属アレルギーの原因物質として最も多く報告されています。
インプラントを埋め込んだ後、唾液や汗などの体液と金属が接触することで、金属がイオン化されて体内に吸収されます。このとき、金属イオンが体の免疫細胞と結合して、アレルゲンとなります。
アレルゲンとは、アレルギー反応を引き起こす物質のことです。アレルゲンが体内に存在すると、体はそれを異物と認識して、抗体と呼ばれる物質を作ります。
抗体は、アレルゲンを攻撃するための物質ですが、その過程で、ヒスタミンという物質が放出されます。
ヒスタミンは、血管を拡張させたり、平滑筋を収縮させたりする作用があり、アレルギー症状の原因となります。
このように、インプラントに使用される金属が、体の免疫システムと反応して、アレルギーを引き起こすことがあります。
ただし、インプラントアレルギーは、非常に稀な症例であり、インプラント治療を受けた人の0.6%から1.7%程度にしか発生しないとされています。また、インプラントアレルギーの発症には、個人差や体質、金属の種類や量、金属に触れる時間などが影響します。
したがって、インプラントアレルギーは、必ずしもインプラントが原因とは限らないことに注意が必要です。
インプラントアレルギーの症状
インプラントアレルギーの症状は、主に皮膚や口腔内に現れます。皮膚には、掌蹠膿疱症という症状が起こることがあります。
掌蹠膿疱症とは、手のひらや足の裏などに、水ぶくれや膿疱ができる病気です。水ぶくれや膿疱は、かゆみや痛みを伴い、乾燥してかさぶたになったり、はがれ落ちたりします。
周囲の皮膚も赤くなったり、カサカサになったりします。掌蹠膿疱症は、金属アレルギーの中でも最も重症な症状とされており、治療が難しい場合もあります。
口腔内には、扁平苔癬という症状が起こることがあります。扁平苔癬とは、口の中の粘膜や頬の内側などに、白いレース状の発疹ができる病気です。
発疹は、あまり自覚症状がないことが多いですが、ただれたり、痛みを感じたりすることもあります。扁平苔癬は、金属アレルギーだけでなく、ストレスや自己免疫疾患などによっても引き起こされることがあります。
そのため、インプラントが原因とは限りません。また、インプラントの周囲にも炎症が起こることがあります。
インプラント周囲炎とは、インプラントが埋め込まれた部分の骨や歯肉に炎症が生じる病気です。
インプラント周囲炎は、金属アレルギーのほかに、インプラントの不適合や感染、咬合不良などによっても引き起こされることがあります。インプラント周囲炎の症状としては、歯肉の腫れや赤み、出血、痛み、膿の排出などがあります。
インプラント周囲炎が進行すると、インプラントが外れたり、顎の骨が吸収されたりすることもあります。インプラントアレルギーの症状は、個人差や症状の程度によって異なります。
また、インプラントアレルギーの症状は、インプラントを埋め込んだ直後に現れることもあれば、数年後に現れることもあります。したがって、インプラント治療を受けた後は、定期的に歯科医に診てもらうことが大切です。
金属アレルギーの既往などがある方は、インプラント治療の前に必ず歯科医師に申し出るようにしましょう。
インプラントを検討中だがアレルギーが心配な方は
練馬区大泉学園のにじいろマイクロスコープセラミック歯科では経験豊富なインプラント認定医によるインプラント、オールオン4無料相談、無料メール相談を行っております。インプラントのアレルギーの詳細はアドバイスをすることも可能です。ご希望の方は、以下よりお申し込みください。


-
インプラントのアバットメントとは?
2023年11月16日(木)
インプラントのアバットメントとは?基本的な知識を解説
インプラント治療は、失った歯を人工の歯根であるインプラント体で補う方法です。インプラント体は、歯茎の下にある顎の骨に埋め込まれ、その上に人工の歯であるインプラント冠を取り付けます。
しかし、インプラント体とインプラント冠の間には、もう一つ重要な部品があります。それがアバットメントです。
アバットメントとは、インプラント体とインプラント冠をつなぐ接続部のことです。アバットメントは、インプラント体の上部にねじで固定され、インプラント冠はアバットメントの上にセメントやねじで固定されます。
アバットメントは、インプラント冠の形状や位置を調整する役割を果たし、インプラントの審美性・機能性・耐久性を高めるために必要な部品です。
アバットメントは、インプラント体と同じく、チタン合金やジルコニアなどの素材で作られています。また、アバットメントの形状や大きさは、インプラント体の種類や患者の歯並びや咬み合わせによって異なります。
アバットメントは、一般的には標準型とカスタムメイド型の2種類に分けられます。標準型は、メーカーがあらかじめ用意した汎用的な形状のもので、カスタムメイド型は、患者の口腔内の状態に合わせてオーダーメイドで作られるものです。
アバットメントは、インプラント治療の中で重要な役割を担っていますが、一般的にはあまり知られていません。
しかし、アバットメントの種類や特徴を理解することで、インプラント治療の効果や安全性をより高めることができます。次の章では、アバットメントの種類と特徴について詳しく見ていきましょう。
アバットメントの種類と特徴:チタン合金・ジルコニア
アバットメントは、インプラント体とインプラント冠をつなぐ接続部ですが、その素材や形状によって、様々な種類があります。
ここでは、主に使用されているチタン合金・ジルコニア・金合金・プラスチックの4種類のアバットメントについて、それぞれの特徴やメリット・デメリットを比較してみましょう。
チタン合金のアバットメント
チタン合金のアバットメントは、インプラント体と同じ素材で作られています。チタン合金は、軽くて強く、生体親和性が高く、金属アレルギーのリスクが低いという特徴があります。
チタン合金のアバットメントは、インプラント体との接合部がしっかりと固定されるため、インプラントの安定性や耐久性が高いというメリットがあります。
また、チタン合金のアバットメントは、標準型とカスタムメイド型の両方があり、患者のニーズに応じて選択できます。
チタン合金のアバットメントのデメリットは、色が灰色であることです。チタン合金のアバットメントは、インプラント冠の下に隠れているため、通常は目立ちませんが、歯茎が薄い場合やインプラント冠が透明度の高い素材で作られている場合、チタン合金の色が透けて見える可能性があります。
この場合、インプラントの審美性が低下することがあります。また、チタン合金のアバットメントは、金属としての熱伝導性が高いため、冷たいものや熱いものを食べたときに、インプラント部分にしみる感覚があることがあります。
ジルコニアのアバットメント
ジルコニアのアバットメントは、セラミックの一種で作られています。ジルコニアは、白色で透明度が高く、光沢があるという特徴があります。
ジルコニアのアバットメントは、インプラント冠と同じ素材で作られることが多く、インプラントの審美性が高いというメリットがあります。
また、ジルコニアのアバットメントは、金属ではないため、金属アレルギーの心配がなく、熱伝導性も低いため、しみる感覚も少ないというメリットがあります。
ジルコニアのアバットメントのデメリットは、強度が低いことです。ジルコニアのアバットメントは、チタン合金のアバットメントに比べて、割れやすいという欠点があります。特に、咬み合わせの力が強い場所や、インプラント体との角度が大きい場所では、ジルコニアのアバットメントの破損のリスクが高まります。
また、ジルコニアのアバットメントは、カスタムメイド型のみであり、標準型はありません。そのため、ジルコニアのアバットメントは、製作に時間がかかるというデメリットがあります。
アバットメントの役割と重要性
インプラントの審美性・機能性・耐久性を高める
インプラント治療とは、失った歯の代わりに人工の歯根(インプラント体)を顎の骨に埋め込み、その上に人工の歯(インプラント冠)を固定する方法です。インプラント体とインプラント冠の間には、アバットメントと呼ばれる部品があります。アバットメントは、インプラント体にねじで固定され、インプラント冠を支える役割を果たします。
アバットメントは、インプラント治療の成功に大きく関わる重要な部品です。アバットメントの形状や素材によって、インプラントの審美性・機能性・耐久性が変わってきます。
アバットメントの形状は、インプラント冠の形や位置に影響します。アバットメントの素材は、インプラント冠の色や透明度に影響します。
また、アバットメントは、インプラント体とインプラント冠の接合部になるため、細菌の侵入や緩みの防止にも重要です。
アバットメントの選択は、インプラント治療の計画や患者さんの状態によって異なります。一般的には、アバットメントの素材は、金属(チタンやジルコニウム)やセラミック(ジルコニアやアルミナ)が使われます。金属のアバットメントは、強度や耐久性に優れていますが、インプラント冠の色に影響する可能性があります。
セラミックのアバットメントは、審美性や生体親和性に優れていますが、破折や摩耗のリスクがあります。
アバットメントの形状は、標準型(ストレート型)やカスタム型(アングル型やインプレス型)があります。標準型のアバットメントは、コストや手間が少ないですが、インプラント冠の形や位置に制限があります。
カスタム型のアバットメントは、患者さんの個々の状態に合わせて作られるため、審美性や機能性が高いですが、コストや手間がかかります。
アバットメントは、インプラント治療の品質や結果に大きく影響する部品です。インプラントの審美性・機能性・耐久性を高めるためには、アバットメントの選択が重要です。インプラント治療を受ける際には、歯科医師と相談して、最適なアバットメントを選ぶようにしましょう。
アバットメントの装着方法とタイミング:1回法と2回法の違いとメリット・デメリット
インプラント治療には、アバットメントの装着方法とタイミングによって、1回法と2回法の2種類があります。
1回法と2回法の違いとメリット・デメリットについて説明します。
1回法とは、インプラント体を埋め込む際に、同時にアバットメントも装着する方法です。1回法のメリットは、手術の回数や期間が少なくて済むことです。
また、インプラント体とアバットメントが一体化しているため、接合部の緩みや細菌の侵入のリスクが低いことです。
1回法のデメリットは、インプラント体が埋め込まれた直後にアバットメントが露出するため、顎の骨との結合が不安定になる可能性があることです。
また、アバットメントの形状が標準型に限られるため、インプラント冠の審美性や機能性が低下する可能性があることです。
2回法とは、インプラント体を埋め込んだ後に、一定期間(約3ヶ月から6ヶ月)待ってから、アバットメントを装着する方法です。
2回法のメリットは、インプラント体が顎の骨としっかり結合するため、安定性が高いことです。また、アバットメントの形状をカスタム型にすることができるため、インプラント冠の審美性や機能性が高いことです。
2回法のデメリットは、手術の回数や期間が多くなることです。また、インプラント体とアバットメントの接合部に緩みや細菌の侵入が起こる可能性があることです。
アバットメントの装着方法とタイミングは、インプラント治療の方法や目的によって異なります。1回法と2回法には、それぞれメリットとデメリットがあります。
インプラント治療を受ける際には、歯科医師と相談して、最適な方法を選ぶようにしましょう。
にじいろマイクロスコープセラミック歯科では経験豊富なインプラント認定医による無料相談を行っております。
ご希望の方は、implant.muryosodan@gmail.comまでご連絡いただくか、医院までお電話ください。
-
インプラント後にMRIは可能ですか?
2023年11月15日(水)
インプラントとMRI
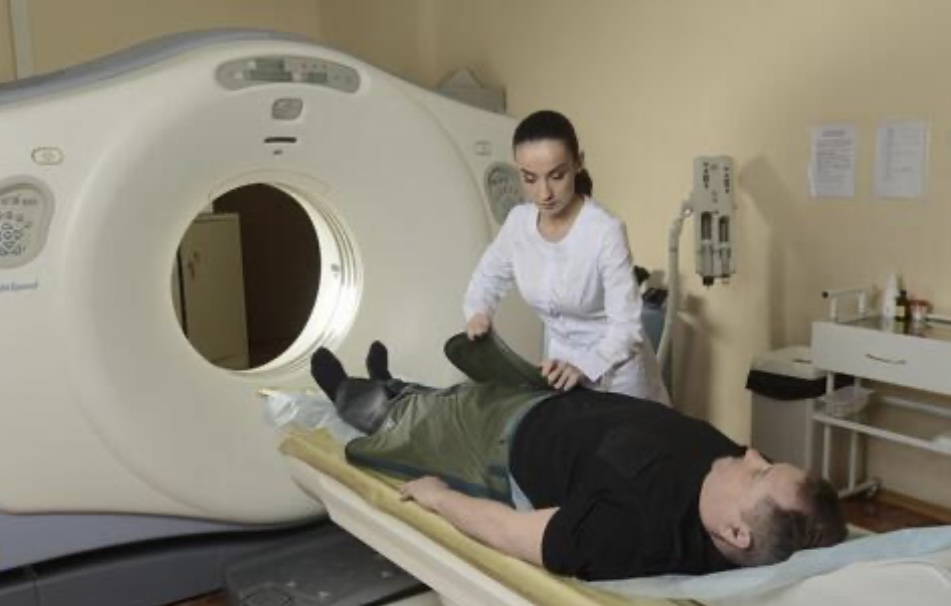
インプラントをしているとMRIができないという噂は本当なのでしょうか? この記事では、インプラントとMRIの関係について詳しく解説します。
MRIとは何か?
MRIとは、Magnetic Resonance Imagingの略で、強力な磁気と電波を使って体の内部を撮影する医療機器です。MRIは、脳や脊髄、関節などの柔らかい組織の状態を詳しく見ることができるため、がんや脳梗塞などの診断に用いられます。
MRIは、放射線を使わないので、被爆の心配はありませんが、磁気に反応する金属を身につけていると、危険な事故や画像の乱れが起こる可能性があります。そのため、MRI検査を受ける際には、腕時計やアクセサリーなどの金属製品をすべて外す必要があります。
インプラントの種類とMRIの影響
インプラントとは、人の体に埋め込む医療器材の総称で、心臓ペースメーカーや人工関節、人工内耳などがあります。歯科では、失った歯の代わりに顎骨に人工の歯根を埋め込むインプラント治療があります。インプラントの素材によっては、MRIの磁気に影響を受けるものがあります。
例えば、心臓ペースメーカーや人工内耳などの電子機器は、MRIの磁気によって故障したり、体内に損傷を与えたりする恐れがあります。そのため、これらのインプラントを持っている人は、MRI検査を受けることができません。
一方、歯科のインプラントは、チタンやチタン合金という非磁性体の金属でできていることがほとんどです。
チタンは、磁石にくっつかない性質を持っており、MRIの磁気に影響を受けにくいです。そのため、歯科のインプラントをしている人は、基本的にはMRI検査を受けることができます。
ただし、インプラントの上に磁石を装着するタイプの入れ歯(オーバーデンチャー)を使用している場合は、注意が必要です。
磁石は、MRIの磁気によって引き寄せられたり、発熱したりする可能性があります。
そのため、オーバーデンチャーをしている人は、MRI検査の前に歯科医師に相談して、磁石を取り外してもらう必要があります。
インプラントをしているとMRIができない場合の対処法
もし、MRI検査を受ける医療機関から、インプラントをしているとできないと言われた場合は、どうすればいいのでしょうか?
まず、インプラントの種類や素材を確認して、MRI検査に支障がないことを説明しましょう。歯科のインプラントはチタン製であることを伝えれば、問題なくMRI検査を受けられるはずです。
もし、オーバーデンチャーをしている場合は、磁石を外してもらってからMRI検査を受けましょう。
もし、それでもMRI検査を断られる場合は、別の医療機関を探すか、MRI検査以外の検査方法を選択する必要があります。
MRI検査と同様に、体の内部を撮影する検査方法には、CT検査や超音波検査などがあります。これらの検査方法は、MRI検査とは異なる原理で撮影するため、インプラントの影響を受けません。
ただし、これらの検査方法には、それぞれにメリットとデメリットがあります。例えば、CT検査は、放射線を使うため、被爆のリスクがあります。
超音波検査は、骨や空気に反射されやすいため、深部の組織や臓器の撮影には向きません。MRI検査と比較して、画質や精度が劣る場合もあります。
そのため、MRI検査以外の検査方法を選択する場合は、主治医と相談して、適切な検査方法を決める必要があります。
MRI検査を受ける前に確認すべきこと
インプラントをしている人がMRI検査を受ける場合は、事前に以下のことを確認しておくと安心です。
- インプラントの種類や素材
- オーバーデンチャーの有無やタイプ
- MRI検査を受ける医療機関の方針や対応
- MRI検査以外の検査方法の選択肢やメリット・デメリット
インプラントとMRIまとめ
この記事では、インプラントとMRIの関係について詳しく解説しました。インプラントをしているとMRIができないという噂は、一部のインプラントや入れ歯に限った話であり、ほとんどのインプラントはMRI検査に支障をきたしません。
練馬区大泉学園にじいろマイクロスコープセラミック歯科では経験豊富なインプラント認定医によるインプラント、オールオン4無料相談、無料メール相談を行っております。ご希望の方は、以下よりお申し込みください。


-
インプラントに寿命はありますか?
2023年11月15日(水)
インプラントの平均寿命はどれくらい?国内外の研究データを紹介
インプラントは、失った歯を人工の歯根で補う治療法です。インプラントは、自分の歯と同じように噛めるだけでなく、見た目も自然で美しいというメリットがあります。
しかし、インプラントは永久に持つものではありません。インプラントの寿命は、どのくらいなのでしょうか?
インプラントの寿命は、様々な要因によって変わります。インプラントの種類や品質、埋入部位や方法、患者さんの口腔内の状態や生活習慣、インプラントのケアやメンテナンスなどが影響します。そのため、一概には言えませんが、一般的には10年から20年程度と考えられています。
では、インプラントの寿命に関する国内外の研究データを見てみましょう。インプラントの寿命を測る指標として、よく用いられるのが「生存率」と「成功率」です。
生存率とは、インプラントが脱落せずに残っている割合のことで、成功率とは、インプラントが機能的にも審美的にも問題なく使用できる割合のことです。
日本口腔インプラント学会が2019年に発表した調査報告によると、インプラントの10年生存率は、上顎で88.8%、下顎で94.0%でした。
また、インプラントの10年成功率は、上顎で79.4%、下顎で86.6%でした。この調査は、日本全国の歯科医院で行われたインプラント治療の追跡調査で、約1万本のインプラントが対象でした。
海外の研究では、スウェーデンのマルモ大学が2018年に発表した論文が注目されています。この論文では、インプラント治療を受けた患者さんを最長27年間追跡調査し、インプラントの生存率や成功率を分析しました。
その結果、インプラントの10年生存率は96.6%、15年生存率は93.1%、20年生存率は85.3%でした。
また、インプラントの10年成功率は88.6%、15年成功率は81.4%、20年成功率は69.9%でした。この研究は、約2,000本のインプラントが対象でした。
これらの研究データからわかることは、インプラントは高い生存率と成功率を示すものの、時間とともに減少する傾向にあるということです。
つまり、インプラントは長期的に見ると、脱落や機能低下のリスクが高まるということです。では、インプラントの寿命を縮める原因とは何でしょうか?
インプラントの寿命を縮める原因とは?インプラント周囲炎や喫煙などのリスク要因
インプラントの寿命を縮める最大の原因は、インプラント周囲炎です。インプラント周囲炎とは、インプラントの周りに炎症が起こり、支持する骨が溶けてしまう病気です。
インプラント周囲炎は、歯周病と同じように、歯垢や歯石に付着した細菌が引き起こします。インプラント周囲炎が進行すると、インプラントがグラグラになったり、膿や出血があったり、最悪の場合はインプラントが抜け落ちたりします。
インプラント周囲炎の発症率は、研究によって異なりますが、一般的には10%から40%程度といわれています。インプラント周囲炎になりやすい人は、以下のような特徴があります。
・歯周病の既往歴がある人 ・喫煙者 ・糖尿病や免疫力の低下などの全身疾患がある人 ・インプラントの上部構造が不適合な人 ・インプラントのメンテナンスを怠っている人
特に、喫煙はインプラント周囲炎のリスクを高める要因として有名です。喫煙は、歯肉や骨の血流を悪くし、インプラントとの結合を弱めます。また、喫煙は、インプラント周囲の細菌叢を悪化させ、炎症を促進します。喫煙者は非喫煙者に比べて、インプラント周囲炎になる確率が2倍から6倍も高いという研究結果もあります。
インプラントの寿命を伸ばす方法とは?セルフケアや定期メンテナンスの重要性
インプラントは、失った歯を人工の歯根で補う治療法です。インプラントは、自分の歯と同じように噛めるだけでなく、見た目も自然で美しいというメリットがあります。
しかし、インプラントは永久に持つものではありません。インプラントの寿命は、様々な要因によって変わります。
インプラントの種類や品質、埋入部位や方法、患者さんの口腔内の状態や生活習慣、インプラントのケアやメンテナンスなどが影響します。一般的には、インプラントは10年から20年程度と考えられていますが、インプラントの寿命を伸ばすためには、どのようなことに注意すべきでしょうか?
インプラントの寿命を伸ばすためには、適切なケアやメンテナンスが必要です。
インプラントは自分の歯と同じように、毎日の歯磨きや歯間ブラシ、デンタルフロスなどを用いたセルフケアを行うことが大切です。インプラントの表面には、歯垢や歯石が付着しやすい溝や凹凸がありますので、細かく丁寧に磨くことがポイントです。また、デンタルリンスや口腔洗浄器などを併用すると、より効果的にインプラントの清掃ができます。
セルフケアだけでなく、定期的に歯科医院でのプロフェッショナルケアも受けることが重要です。
歯科医院では、専用の器具や薬剤を使って、インプラントの周りの歯垢や歯石を除去します。また、インプラントの状態や機能をチェックし、必要に応じて調整や修理を行います。歯科医院でのメンテナンスは、インプラント周囲炎の予防や早期発見にも役立ちます。インプラント周囲炎とは、インプラントの周りに炎症が起こり、支持する骨が溶けてしまう病気です。
インプラント周囲炎は、歯周病と同じように、歯垢や歯石に付着した細菌が引き起こします。インプラント周囲炎が進行すると、インプラントがグラグラになったり、膿や出血があったり、最悪の場合はインプラントが抜け落ちたりします。
インプラントのケアやメンテナンスには、以下のようなポイントがあります。
- 歯磨きは、1日2回以上、食後や就寝前に行うこと
- 歯間ブラシやデンタルフロスは、インプラントと隣接する歯の間やインプラントの上部構造の下に入れて、歯垢や食べかすを除去すること
- デンタルリンスや口腔洗浄器は、歯磨きの後に使用して、インプラントの周りの細菌を減らすこと
- 歯科医院でのメンテナンスは、3ヶ月から6ヶ月に1回程度受けること
インプラントのケアやメンテナンスは、インプラントの寿命を伸ばすだけでなく、インプラントの機能や審美性を維持するためにも欠かせません。
インプラントは、自分の歯と同じように扱うことができますが、自分の歯と同じように大切にすることが必要です。
インプラントが寿命を迎えたらどうする?再手術や交換の方法と費用
インプラントが寿命を迎えたらどうすればいいのでしょうか?再手術や交換の方法と費用について説明します。
インプラントが寿命を迎える原因としては、以下のようなものがあります。
- インプラントの周囲の骨や歯茎が炎症を起こして、インプラントがぐらつく(インプラント周囲炎)
- インプラントの上に被せる人工歯が割れたり欠けたりする
- インプラントの接合部分が緩んだり外れたりする
- インプラントの材質が劣化したり、金属アレルギーが発症したりする
これらの場合、インプラントの一部や全部を交換する必要があります。交換の方法は、インプラントの状態や損傷の程度によって異なります。
例えば、人工歯だけが破損している場合は、人工歯を新しいものに取り替えるだけで済みますが、インプラントの周囲の骨が失われている場合は、骨移植や骨造成などの手術が必要になる場合があります。
インプラントの交換の費用は、交換の方法や範囲によって大きく異なります。
一般的には、インプラントの一部を交換する場合は数万円から数十万円、インプラントの全部を交換する場合は数十万円から数百万円かかると考えられます。
また、保険適用外の自由診療であることが多いため、自己負担が高くなることに注意が必要です。
インプラントは高額な治療ですが、適切なメンテナンスや定期検診を行うことで、寿命を延ばすことができます。
インプラントの寿命を迎えたら、再手術や交換の方法と費用をしっかりと確認して、最適な選択をしましょう。
にじいろマイクロスコープセラミック歯科では経験豊富なインプラント認定医による無料相談、無料メール相談を行っております。ご希望の方は、以下よりお申し込みください。


-
インプラントを奥歯に2本入れた場合の費用はどのくらいですか?
2023年11月15日(水)
インプラントを奥歯に2本入れた場合の費用はどのくらいですか?
結論から先に言いますと、2本の奥歯インプラント治療の平均的な費用は、70万円~130万円となります。もちろん医院によって差はありますし、骨の状態や骨造成などが必要かによってもこのなってきます。
奥歯のインプラントの特徴と重要性
奥歯インプラントとは、奥歯が欠損した場合に、人工歯根を顎の骨に埋め込み、その上に人工歯を固定する治療法です。奥歯インプラントの特徴は、以下のように挙げられます 。
- 自然な咬み心地と見た目を実現できる
- 隣の歯や対向歯に負担をかけない
- 咀嚼能力を向上させ、栄養状態や健康を改善できる
- 口腔内のバランスを保ち、歯周病や顎関節症の予防に役立つ
- 長期的に安定した使用感と耐久性を持つ
奥歯インプラントの重要性は、奥歯の欠損が口腔内や全身に及ぼす影響を考えると分かります。奥歯の欠損は、以下のような問題を引き起こす可能性があります 。
- 咀嚼能力の低下による食事の制限や消化不良
- 栄養不足や免疫力の低下による病気のリスクの増加
- 歯列の崩れや噛み合わせの悪化による顎関節症や頭痛
- 歯周病の進行による歯の脱落や感染症
- 顔のたるみや老化による自信の低下やコミュニケーションの障害
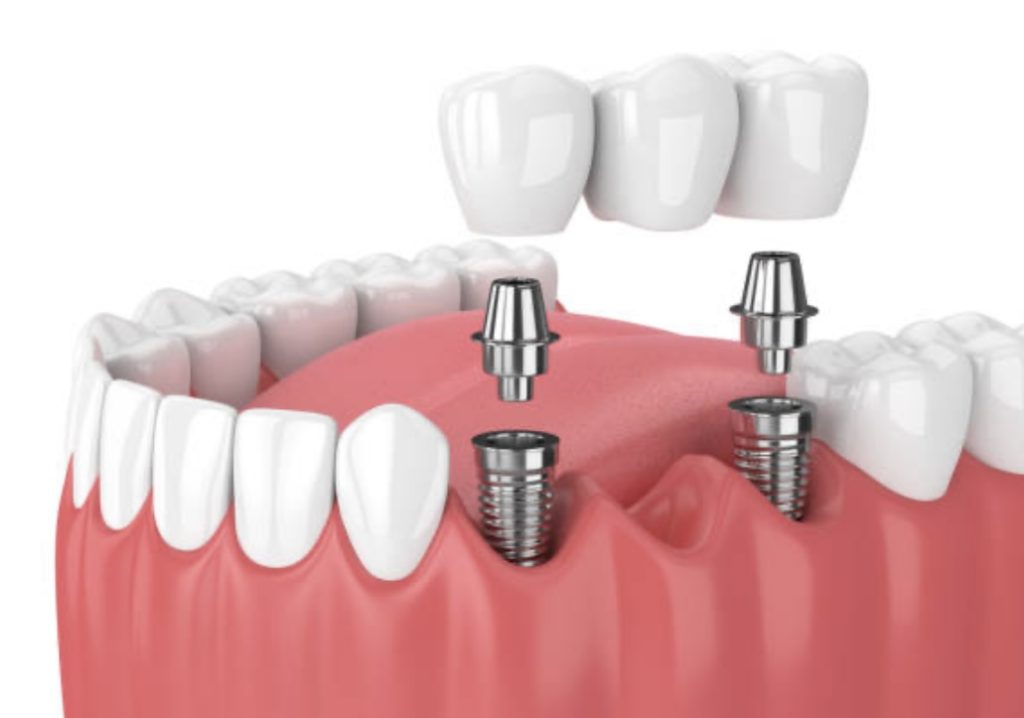
以上のことから、奥歯インプラントは、奥歯の欠損による口腔内や全身の健康を守るために、有効な治療法であると言えます。
インプラント治療の奥歯2本の平均的な費用
2本の奥歯インプラント治療を受ける場合、費用はどのくらいかかるのでしょうか。インプラント治療の費用は、一般的に以下の3つの項目に分けられます。
- インプラント体(人工歯根)の費用
- アバットメント(人工歯根と人工歯をつなぐ部品)の費用
- 人工歯(クラウンやブリッジ)の費用
これらの費用は、インプラントの種類や材質、歯科医院や地域によって異なりますが、平均的には以下のようになります 。
- インプラント体の費用:1本あたり20万円~30万円
- アバットメントの費用:1本あたり5万円~10万円
- 人工歯の費用:1本あたり15万円~30万円
したがって、2本の奥歯インプラント治療の平均的な費用は、以下のように計算できます。
- インプラント体の費用:15万円×2本~25万円×2本=40万円~60万円
- アバットメントの費用:5万円×2本~10万円×2本=10万円~20万円
- 人工歯の費用:15万円×2本~30万円×2本=30万円~60万円
- 合計費用:70万円~130万円
このように、2本の奥歯インプラント治療の平均的な費用は、70万円~130万円となります。
ただし、これはあくまで目安であり、実際の費用は個々の症状や治療計画によって変わります。
また、インプラント治療には、事前検査や骨造成、メンテナンスなどの費用もかかる場合がありますので、注意が必要です 。
インプラント治療の費用を左右する要因
インプラント治療の費用は、様々な要因によって左右されます。ここでは、主な要因を以下のように紹介します 。
- インプラントの種類や材質:インプラントには、ワンピース型やツーピース型、セラミックやチタンなどの種類や材質があります。一般的に、ワンピース型やセラミックのインプラントは、ツーピース型やチタンのインプラントよりも高価です。
- 歯科医院や地域:歯科医院によって、インプラントの取り扱いや技術力、設備やサービスなどが異なります。また、地域によって、競争状況や物価などが異なります。これらの要素によって、歯科医院や地域ごとにインプラントの費用に差が出ます。
- 個人の症状や治療計画:インプラント治療は、個人の症状や治療計画に応じてカスタマイズされます。例えば、骨量が不足している場合は、骨造成や骨移植などの追加治療が必要になります。また、インプラントの本数や位置、人工歯の種類やデザインなどによっても、費用が変わります。
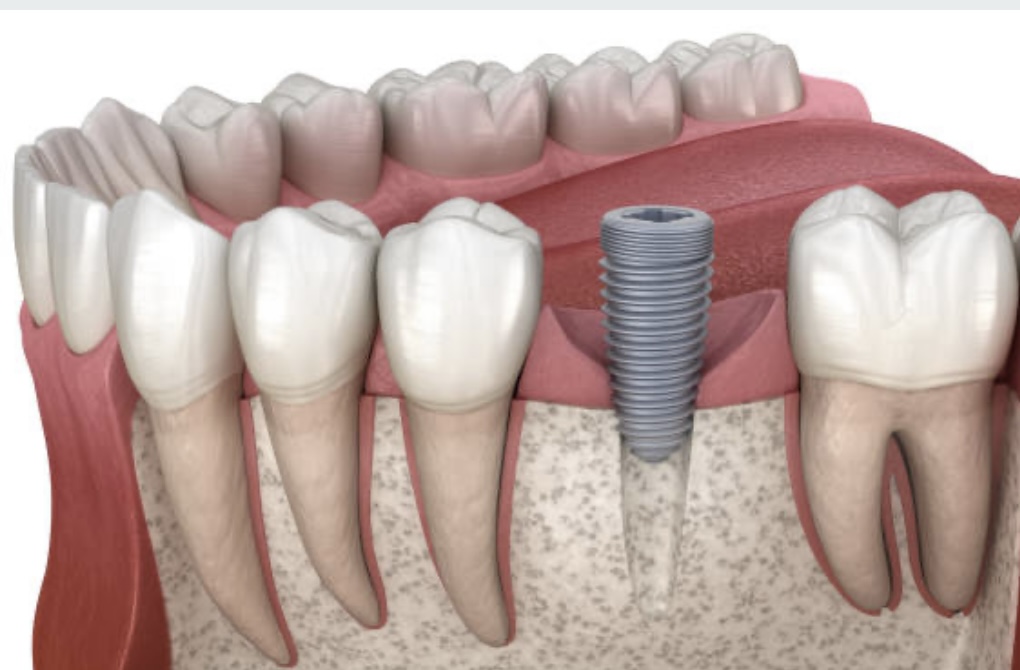
以上のことから、インプラント治療の費用は、様々な要因によって左右されることが分かります。インプラント治療を受ける場合は、事前に歯科医院に相談し、自分に合った治療計画と費用を確認することが重要です。
インプラント治療と奥歯まとめ
この記事では、奥歯インプラントの特徴と重要性、2本の奥歯インプラント治療の平均的な費用、インプラント治療の費用を左右する要因について説明しました。奥歯インプラントは、奥歯の欠損による口腔内や全身の健康を守るために、有効な治療法です。
インプラントの奥歯2本の費用の見積もりについて
練馬区大泉学園にじいろマイクロスコープセラミック歯科では経験豊富なインプラント認定医によるインプラント、オールオン4無料相談、無料メール相談を行っております。インプラントを奥歯や前歯にお考えで具体的な見積もりが欲しい方やオールオン4について知りたい方などは、以下よりお申し込みください。お電話でのお申込みも可能です。


-
インプラントは保険が聞きますか?
2023年11月15日(水)
インプラントと保険の関係について知りたいという方は多いでしょう。インプラント治療は高額な費用がかかるため、保険適用の有無や条件が気になるところです。しかし、インプラント治療は一般的に保険外治療とされており、自由診療となります。
では、どのような場合に保険適用されるのでしょうか?また、保険外治療としてのインプラントの費用やメリットは何でしょうか?この記事では、インプラントと保険の関係について詳しく解説します。
インプラント治療と保険の関係
インプラント治療とは、失った歯の根元に人工の歯根(インプラント)を埋め込み、その上に人工の歯(インプラント冠)を取り付ける治療法です。
インプラント治療は、自分の歯に近い見た目や噛み心地を得られるというメリットがありますが、一方で、高度な技術や機器が必要であり、費用も高くなります。
インプラント治療は、日本では1985年に保険適用となりましたが、1998年に保険外治療となりました。現在では、インプラント治療は自由診療となっており、医療機関や歯科医師によって費用や治療法が異なります。しかし、一部の例外を除いて、インプラント治療は保険適用されません。
保険適用されるインプラント治療の条件
インプラント治療は基本的に保険外治療とされていますが、以下のような場合には保険適用される可能性があります。
- 先天性の欠損歯や先天性の口蓋裂などの先天性疾患により、歯の欠損がある場合
- 事故や病気などの外傷により、歯の欠損がある場合
- 口腔癌などの悪性腫瘍により、歯の欠損がある場合
- 上顎洞の病気により、歯の欠損がある場合
これらの場合には、インプラント治療が必要不可欠な医療行為と認められる場合があります。しかし、保険適用されるかどうかは、個々の症例によって異なります。
また、保険適用される場合でも、全額が保険で賄われるわけではありません。一部の自己負担が必要になる場合があります。
保険外治療としてのインプラント:費用とメリット
インプラント治療は、ほとんどの場合、保険外治療として行われます。
保険外治療としてのインプラントの費用は、一般的には、1本あたり30万円から50万円程度と言われています。
しかし、実際の費用は、インプラントの種類や材質、インプラント冠の種類や材質、治療の難易度や期間、医療機関や歯科医師の方針などによって大きく異なります。
また、インプラント治療には、インプラントを埋め込む手術やインプラント冠を取り付ける手術のほかに、骨の量や質を改善するための骨造成手術や骨移植手術、インプラントの定着を確認するためのレントゲン検査やCT検査などの費用もかかります。
したがって、インプラント治療の総費用は、1本あたり30万円から60万円以上になる場合もあります。
インプラント治療の費用は高額ですが、その分、多くのメリットがあります。インプラント治療のメリットは、以下のように挙げられます。
- 自分の歯に近い見た目や噛み心地を得られる
- 隣の歯や対向歯に負担をかけない
- 歯周病や虫歯の予防になる
- 顎の骨の吸収を防ぐ
- 長期的に安定した歯の機能を維持できる
インプラント治療は、自分の歯に代わる最良の選択肢と言えます。しかし、インプラント治療には、高額な費用や長期的な治療期間、手術に伴うリスクや合併症などのデメリットもあります。
インプラント治療を受けるかどうかは、患者自身の判断になりますが、歯科医師と十分に相談し、治療の内容や費用、メリットやデメリットなどを理解した上で決めることが大切です。
患者様が知るべき保険関連のよくある質問と回答
インプラント治療を考えている患者にとって、保険の適用は大きな関心事です。ここでは、インプラントと保険に関するよくある質問とその回答を紹介します。
Q1: インプラント治療は健康保険の適用を受けられますか?
A: 一般的に、インプラント治療は健康保険の適用外となりますが、事故や病気による特殊なケースでは、保険適用の可能性があります。具体的な条件は保険の種類や契約内容によって異なるため、詳細は保険会社に確認することが重要です。
Q2: インプラント治療にかかる費用の平均はどれくらいですか?
A: インプラント治療の費用は、治療の範囲や使用する材料によって大きく異なります。一般的には、一本あたり数十万円が相場ですが、全額自己負担となることが多いです。
Q3: 保険適用外の治療を選択するメリットは何ですか?
A: インプラントは自然な見た目を提供し、機能性にも優れています。また、隣接する歯への負担が少なく、長期的に口腔内の健康を維持するのに役立ちます。高額ですが、その価値は大きいと考えられています。
Q4: 保険適用の可能性を高めるにはどうすればよいですか?
A: 保険適用を受けるためには、事故や病気など特定の条件が必要です。治療前に保険会社に相談し、必要な書類や証明を整えることが重要です。また、歯科医師の診断書が保険適用の決め手となることもあります。
Q5: 保険適用の可能性が低い場合、どのような支払い方法が考えられますか?
A: 保険適用外の場合、分割払いや医療ローンの利用が一般的です。多くの歯科クリニックや金融機関が様々な支払いプランを提供しているため、事前に相談し、自分の経済状況に合った方法を選択することが大切です。
にじいろマイクロスコープセラミック歯科では、インプラント無料相談を行っております。ご希望の方は、implant.muryosodan@gmail.comまでご連絡いただくか、医院までお電話ください。
ブログBLOG
インプラント オールオン4 無料相談・カウンセリング 練馬区大泉学園
大泉学園駅の歯科・歯医者|にじいろマイクロスコープセラミック歯科医院


